現在、コロナが少し落ち着いているので今回は現地開催とオンライン配信のハイブリッド方式で行われました。
今回発表した内容は以下の演題です。
演題:精子精製後の保管温度における培養成績
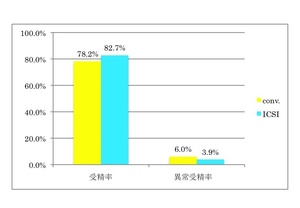
内容:精製後の精子を34℃と25℃で保管すると25℃で保管した精子を使用して行った体外受精の方で胚盤胞発生が速くなった。夫の年齢が高いほど培養成績が良くなった。
今回の学会に参加し、他施設の研究や解析結果を聞いたことで色々な新しいことを学ぶことができました。培養室内で学会中に得た知識や技術を共有し、今後もより良い治療を提供できるよう精進してまいります。

今回学会が行われた会場です。多くの人が参加していましたが、感染症対策がしっかりされていたので、安心して参加することができました。
コロナの意味を調べるとラテン語で冠(王冠:クラウン)を意味する。と表示されます。次に
① 太陽のコロナ:太陽大気の最外層で、皆既日食の際に黒い太陽の周りを取り巻く真珠色に淡く輝く部分を表します。と説明があり、さらに続いて時季的に新型コロナウィルスの説明へ進みます。が、このHP上ではもっとも大切なものとして、
② 卵子のコロナ(corona rediata):多くの微細な細胞突起を持って放射状に配列していることから敬意を表し、放射冠と呼ばれる様になりました。
③ 新型コロナウィルス:表面に約20nmの特徴的な突起がありその見た目が王冠によく似ていることからコロナという名前が付きました。
2020年2月13日に北陸大学にて現在医療保健学部3年次生を対象とした病院・企業研究会に当院も参加してきました。
北陸大学ではこの学部は今年度の卒業一期生になるそうです。
臨床検査技師、臨床工学技士の国家資格を取得して医学に貢献するために、日々頑張っている方々が就活に向けて興味を持っていただけたらと、当院の仕事(胚培養士)について紹介させて頂きました。
最初、学生さんた達が緊張した面持ちでしたので、私たちも緊張して顔が強張っていたかもしれません
11月7日、8日に第64回日本生殖医学会学術講演会が神戸国際会議場で行われました。

当院の培養室からも研究結果を発表してきました。
演題:凍結融解胚盤胞移植における着床後hCG値とTEとの関係
演題内容:ホルモン補充周期での胚盤胞移植における胚盤胞の栄養外胚葉(TE)のグレード、拡張ステージと妊娠判定時に測定する血中hCG値との関連性を検討しました。栄養外胚葉と血中hCG値の関連性が示唆されました。
今回の学会で学んだことを生かし、今後も培養室一同より良い治療ができるよう努力していきます。

皆さんに良いご縁がありますようにとお祈りしてきました。
5月に第60回日本卵子学会学術集会、6月に第55回北陸生殖医学会学術講演会が行われ、当院の培養室も研究結果を発表してきました。
第60回日本卵子学会学術集会は、広島県広島市の広島国際会議場で行われました。

演題:新鮮胚盤胞移植の選択基準についての検討
演題内容:胚盤胞移植の妊娠率を上げるためには、どのような胚盤胞を選択するべきか検討しました。新鮮胚盤胞移植において、胚盤胞の発生日と大きさが妊娠率に影響していました。
学会の合間に、広島市にある原爆ドームを観てきました。歴史や戦争の悲惨さを痛感する機会となり、間近で世界遺産を見学する貴重な体験となりました。

第55回北陸生殖医学会学術講演会は、金沢大学付属病院で行われました。

演題:胚のステージと移植方法別臨床成績の比較
演題内容:年齢別に媒精方法や移植方法の妊娠率を検討しました。患者さんの背景や過去の治療歴によって最適な方法が異なるため、十分に考慮して治療方法を決定していかなければならないことを再確認できました。
学会に参加したことで他施設での研究・解析の発表を拝聴し、新しい技術や情報を得ることができました。
今後もより良い治療が提供できるよう、研究を重ねて参ります。
今回は体外受精を行う際の「採卵」についてお話しさせていただきます。
卵子を卵巣から取り出すことを採卵といいます。卵子は卵巣の卵胞という袋の内壁にくっついており、顆粒膜細胞に包まれて存在しています。
卵胞が発育すると女性ホルモンの働きで排卵を促す信号(LHサージ)が起こります。体外受精では、LHサージを起こすために採卵の36時間前に注射もしくは点鼻薬を行い、卵子の成熟を促します。この排卵直前のタイミングで超音波ガイド下に専用の細い針を使って卵胞液とともに卵子を吸引しています。胚培養士は顕微鏡下で卵胞液の中の卵子を探し、回収します。そして培養液で洗浄後、直ちに培養容器に入れて培養庫に保管しています。しかし、大きく育った全ての卵胞の中に卵子が入っている訳ではありません。卵胞の中にもともと卵子が入っていない場合や、お薬の効きが悪い等でうまく回収できないこともあります。
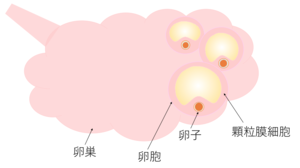
当院では体への負担を少なくするため、できるだけ低刺激な方法で卵巣内の卵胞を発育させ、排卵を促しています。完全自然周期では発育してくる卵胞は1個のことが多いですが、当院での低刺激周期では一人当たりの平均採卵数は1~3個(2018年)です。排卵誘発剤の副作用が少なく、その周期に最も良好な卵子を得るため、より自然なリズムで育った排卵直前の卵子を採取することができます。
採卵は、体外培養において採精と共に最初のプロセスになります。培養室では、"大切な卵子をお預かりしている"ことを第一に考え、ストレスの少ない状態を最後まで保つよう心がけています。
皆さんは胚培養士がどういう仕事をしているかご存知でしょうか。
今回は胚培養士について紹介させていただきます。
当クリニックでは特定不妊治療を行なっているので、基本的な治療の流れは以下の通りです。
卵巣刺激: 薬や注射を用いて卵巣を刺激し卵子を育てる
↓
採卵: 卵子を卵胞から体外へ取り出す
↓
媒精: 卵子と精子をひとつにさせる
↓
培養: 胚を培養する
↓
移植: 胚を子宮へもどす
↓
妊娠判定
これらの流れの中で胚培養士が主に関わるのは採卵から移植ですが、その途中には、以前ブログで紹介した凍結や融解のような胚に係ることをはじめ、患者さんへの説明と相談、学会への参加・発表・情報収集、さらには施設のデータ解析からの環境改善へのアプローチなど多岐に渡っています。
患者さんから大切な卵子と精子をお預かりするため、どのプロセスにおいても深い知識・技術と誠実な倫理観が必要です。
胚培養士は、多くの経験を経て、何度も手技のチェックを受けます。その上で内部基準をクリアし、培養業務に入ることができます。
その後も、少しずつ胚培養士として経験を積み成長していきます。
当クリニックの胚培養士は入社1年目の新人から長年従事しているベテランまで年齢層は様々です。
一人一人が技術だけでなく、患者さんの気持ちに寄り添える胚培養士を目指し日々精進しております。
今回は培養室からWHOガイドラインにおける精液所見の基準値(各正常下限値)についてお話しさせていただきます。
精液量 | 1.5ml |
総精子数 | 39×106/射精量 |
精子濃度 | 15×106 /ml |
総運動率(前進+非前進) | 40% |
前進運動率 | 32% |
生存精子率 | 58% |
正常形態率 | 4% |
白血球数 | 1.0×106 /ml |
総精子数39×106/射精量→射精した精子中に3900万
精子濃度15×106/ml→精液1ml中に精子が1500万
この基準値は2010年に改訂されたもので、3大陸8カ国(日本は含まれてません...)の妊娠を希望してから1年以内に妊娠した男性の精液所見からデータを出しています。検査項目ごとに状態の良い順に並べたときの下から5%にあたる値を基準値とし、それ以上を正常基準値とみなします。
ですがこれはあくまで目安であり、基準値から外れていても妊娠することがあります。また精液所見は体調やメンタルによって変動することもあるため、検査の1回目と2回目で状態が変わってくることもあります。
これから寒さが厳しくなってきますが、精子は寒さが苦手なので精液をお持ちになられる際は精子の状態を良好に保つため人肌程度に保温してお持ちください。
6月3日、第54回北陸生殖医学会が金沢大学で行われました。
永遠幸レディスクリニック培養室からは以下の研究結果を発表
させていただきました。
演題:当院におけるAssisted Hatching (A.H) の有用性
ホルモン補充周期での胚盤胞移植で5日目発生と
6日目発生の胚盤胞にレーザーA.Hを行った場合、
妊娠率・流産率に有意な差はみられなかった
という内容です。
今回の学会では北陸地方の施設より数多くの発表がありました。
基礎研究分野も含め今後の我々の臨床に参考となる演題を拝聴
することができました。
学会参加で得た知識を活かして、今後さらなる妊娠率の向上を
目指し、培養室一同努力してまいります。
小松はここ数日冬の寒さに逆戻りし、綺麗に咲いていた満開の桜も葉桜になりそうです。
今回は、媒精(受精卵をつくる方法)についてお話しします。媒精方法には、通常の体外受精(精子をふりかける方法)と顕微授精の2通りがあります。
① 通常の体外受精
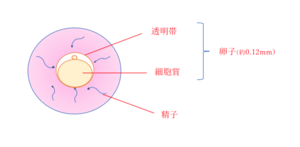
通常の体外受精は、洗浄濃縮した精子を卵子の周りにふりかけ、精子が自分の力で細胞質の中に入り受精する方法です。透明帯までたどり着き、貫通するためには精子自ら前に進む力が重要ですが、精子頭部の先体から出される酵素などの働きもあると考えられています。
当院では1〜5個の卵子に対して8〜10万匹の良好精子を用いて媒精を行っています。
① 顕微授精
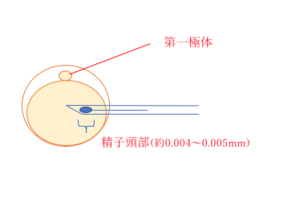
顕微授精は、とても細いガラス管(ピペット)を用いて、精子1匹を卵子に注入し受精卵をつくる方法です。卵子が成熟している(第一極体を放出している)ことを確認してから進めます。良好精子が少ない場合や受精障害が考えられる場合に対象となります。
精子や卵子の状態は、周期ごとや個人差によっても違います。できるだけ患者さんのご希望に添いたいと思いますが、精子や卵子のその状態、治療状況などにより顕微授精をおすすめしたり、体外受精と顕微授精に別ける方法をおすすめしたりする場合もあります。媒精方法の選択においては、とても悩まれる場合もあるかもしれません。その都度気になることや疑問点があれば遠慮なくスタッフにお尋ねください。
新年明けましておめでとうございます。今年もより多くの患者様の笑顔が見られるよう、培養室一同努めてまいります。
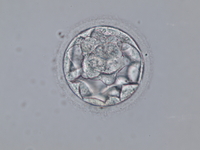
さて、今回は胚の評価法について少しふれてみたいと思います。採卵して得られた卵子が受精、分割の過程を経て胚に成長すると、グレードというものを付けて胚の評価をしています。初期胚、胚盤胞それぞれグレードを付けていますが、今回は初期胚のグレードの付け方をご紹介したいと思います。
当院ではVeeck分類の変法を用い、形態的特徴に発育速度を加味しています。

基準を4細胞期胚とし、割球の均一性、フラグメンテーション(胚の発生過程で、割球の細胞質が不均等に小さく断片化したもの)の量、さらに分割スピードを加味して評価しています。4細胞期胚でフラグメンテ−ションがない場合はグレード1となり、フラグメンテーションの量が増えるにつれてグレードは下がっていきます。また割球に大小不同や空砲があったりすると1ランク下がります。さらに分割スピードも加味するので4細胞期胚より分割スピードが速かったり、遅かったりすると1ランク下がります。例えば4細胞期胚、フラグメンテーションの量1〜10%、割球に大小不同ありの場合はグレード3になります。
いかがでしょうか?採卵をして移植または凍結保存された方は私の胚はどういう状態なのか?グレードは?妊娠の期待度は?...とても気になるところですよね。たしかにグレードが高い胚の方が妊娠の期待度は高くなりますが、形態的評価のみでは胚の質の評価に限界があります。胚のグレードは参考程度に、まずはご自身の胚の力を信じてあげてほしいと思います。
第62回日本生殖医学会が山口県下関市の海峡メッセ下関で行われ、参加してきました。今回の学会のテーマは「生殖医療の潮流を読み解き、幸多き未来へ」ということで、様々な発表や講演が行われました。

当院からも以下の研究結果を発表してきました。
①
単一胚移植により発生した双胎妊娠の検討
②
媒精方法が胚盤胞発生に与える影響
簡単に内容を説明すると...
①
は1つの胚しか移植していないが、双子になった症例について調べ、体外受精が双胎発生に関与している傾向が見られなかったという発表です。
②
は媒精方法(顕微受精と通常の体外受精)の違いが年齢によっては胚盤胞の発生に影響していたという発表です。
今回の学会で聞いて学んできたことを生かし、皆で共有し、より良い治療を提供させていただけるように培養室一同頑張りたいと思います。

写真は関門海峡です。向こう岸にはなんと福岡県が見えます!
地図で見るほど距離がないように感じます。
さらに、この近くには歩いて福岡県に行けるトンネルもあるので、また下関に行く機会があれば、歩いて九州まで行ってみたいです。
今回は以前、胚の凍結についてのお話をさせて頂いたので胚の融解についてのお話です。
凍結胚の融解は当院では移植当日の朝に行っています。または、発生が遅れている胚の場合はその遅れを取り戻すために予め前日に行います。
凍結された胚を融解する場合、−20〜−80℃の間の温度で氷の結晶が出来やすくなります。そのため、凍結胚の融解を行う時はさらに急速な加温が必要になります。そこで、当院で行っている方法では37℃に温めた融解液で加温することにで、+4,3000℃/分の急速な加温を可能にし、胚の物理的損傷を防いでいます。


また、融解後の胚は内部に凍結の時に使用した凍結保護物質が残っているためそれを取り除かなければなりません。その際、浸透圧の濃度の低い方から濃度の高い方へ保護物質が移動する現象を利用して取り除きます。しかし胚を取り囲んでいる細胞膜は急激な体積の変化に弱く急に浸透圧が変化すると構造を維持できなくなります。そこで、段階的に希釈した希釈液を利用して少しずつ取り除き、細胞の急激な体積変化を抑えながら希釈、除去を行い細胞膜の損傷を防いでいます。
以上のような行程を経て凍結されていた胚はついに移植を迎えることができます。
トワ子「今回は、着床遅延のお話をするわね。前回は胚の凍結保存のお話だったでしょ?凍結保存した胚は、母体の心身状態や生活環境などに合わせて移植することができるわよね。ようするに、ある程度自分で着床の時期を決められるの、これも着床遅延の一つね。自然界では有り得ない事よね~。」
たま子「そうですよね!30歳の時の胚を凍結保存して、40歳で移植して、着床して妊娠して出産してっ・・・て事もできるんですよね。すごいですね~!ホントにすごい事ですよね~!」
トワ子「そうなのよ。すごい事よね~。でもね、自然界の動物達も実はすごいのよ。自然界には危険がいっぱいあるでしょ。生まれてすぐに外敵に狙われる事もあるのよ。」
たま子「そうですよね。肉食動物が草食動物を狙ったりするんでしょ?」
トワ子「そうね。だから、動物によって赤ちゃんの姿が違うのよ。つまり馬などの草食動物は敵に襲われるかもしれないから生後間もなく走れるほどに成熟して生まれる事が多いの。それに比べてトラなどの肉食動物は敵が少ないから目も開かない状態で生まれてくるのよ。そして、カンガルーなどの有袋類は、とっても小さく未熟な状態で生まれて来るけどお母さんの袋内で成長するから敵に襲われることはないわね。」
たま子「ほんとですね~、理にかなってますね。自然界もすごいんですね。
トワ子「それだけじゃないのよ。もっとすごい事が出来るのよ。動物の中にはね、交尾をして受精卵が出来てもヒトみたいに直ぐに着床しないで、数回分割した胚の状態で子宮に浮遊させておいて、出産の時期を見て着床させる事ができる動物達もいるのよ。これを着床遅延って言うのよ。着床遅延をする動物は、クマやパンダ、カンガルーそれにアザラシなんかもそうなのよ。一般にクマは、春から初夏にかけて交尾をして、受精卵は卵管の中を漂っていて11月に入って冬眠の準備が始まる頃に着床するの。だから6ヶ月ほど遅れての着床になるのよ。そのあとは、2ヶ月たらずの妊娠期間で約450gという小さな赤ちゃんを産むのよ。母クマは冬眠中で何も食べられないけど、赤ちゃんが小さいから母乳を飲む量も少ないでしょ。そして4月初め頃に母クマは冬眠から出てくるんだけど、その時には子グマの体重は、約2~4kgにもなっているのね。だから、外敵からもほぼ大丈夫ってわけなのよ。でもね、冬眠に入る時の母クマの栄養状態が良かったら着床するんだけど、良くなかったら・・つまり赤ちゃんに与える母乳の量が十分じゃないと思ったら、着床しないで流産してしまうのよ。」
たま子「なんだか自然界には、厳しい掟があるんですね。私、ヒトで良かったですぅ~。外敵にも襲われないし、毎日おいしいものが食べられて幸せだもの。だから神様に感謝して、優秀な子孫を残すために沢山学んで、沢山食べて心身共に健康になって、たま子の分身を沢山作りま~す。」
トワ子「私は、生かされているこの命をもっともっと大切にして世の中の役に立つ人を目指すわ!たま子、明日から心身を鍛えるために修行に励みましょうね。」
たま子「おてやわらかにお願いしま~す!」
トワ子「じゃ、まず手はじめに・・・さぁ、行くわよ~」
たま子「え~っ!今からですかぁ?・・・」
トワ子の独り言
ヒトは外敵なんていないわよね(笑)それはそれは大切にお母さんのお腹のなかでも出産してからも育てられるわね。ヒトは受精してから出産するまで約266日と言われていて、その間260日はず~とお母さんと繋がっているのよ。お母さんは、その間赤ちゃんのために沢山の栄養を取ることができるわよね。でも、野生動物にはそれは簡単な事じゃないのよ。どちらも尊い命よね。みんなで大切に守って次に繋いでいきましょう!
今回は胚の凍結についてのお話です。
現在、胚の凍結保存は体外受精にとって欠かせない技術になっています。
凍結といってもアイスのように冷凍庫に入れて保存するわけではなく、もっと冷たい
-196℃の液体窒素中で保存します。
-196℃では化学反応などが起きないので、胚は凍結した時のまま保存され、理論上では半永久的に保存することが可能です。
ちなみに10年以上前に凍結保存された胚を移植して妊娠したという報告もあります。
現在、当院ではガラス化凍結法と呼ばれる方法で凍結しています。ガラス化とは結晶を作らせず、ガラスのような状態で保存することを言います。
水は氷になると体積が大きくなります。凍結した時に細胞中の水分が氷になってしまうと細胞にダメージを与えてしまいます。そのため凍結するときには細胞内の水分を抜き耐凍剤で保護します。さらに氷の結晶ができる温度帯を通り過ぎるように−20000℃/分の速さで室温(25℃)から-196℃まで一気に冷やして凍結しています。
胚を液体窒素に入れる前にCRYO TOP(写真1)と呼ばれるものの先端に乗せます。
CRYO TOPは色分けされていてどの色にどんな胚が乗っているかを1つずつ丁寧に記録しています。

写真1 CRYO TOP
そして、CRYO TOPに乗せられた胚は液体窒素が充填されたタンク(写真2)に入れて保存しています。

写真2 胚を保存するタンク
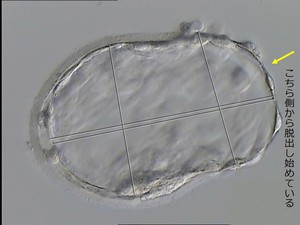
以前このブログで紹介したレーザーを用いたアシステッドハッチング(AHA)のお話をします。
AHAとは透明帯の一部を切開したり薄くしたり、または全部取り除いたりして孵化(ハッチング)を手伝う(アシスト)方法のことです。レーザーを使用したAHAはどのようにするのかというと
胚盤胞の細胞は透明帯の中で拡張と収縮を繰り返し成長しています。そこでレーザーが胚に当たらないようにするために、細胞と透明帯の間の隙間が大きくなる収縮時に透明帯にレーザーを照射し切開をすることになります。
方法としては透明帯の形に合わせてラウンド状に連続照射して全体の1/4〜1/3を線状にカットします(1枚目の写真:緑の線)。
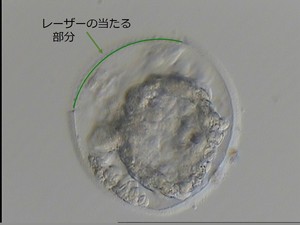 そうすることで切れ目のような孔ができ(2枚目の写真)、
そうすることで切れ目のような孔ができ(2枚目の写真)、
11月3,4日にパシフィコ横浜で行われた日本生殖医学会に参加してきました。
私たちもそこで研究結果を発表してきました。
演題
①
新鮮胚移植および凍結胚移植により出生した児の出生体重と性比に関する検討
②
当院におけるヒアルロン酸含有培養液使用による胚の発生能の検討
③
凍結融解胚盤胞における回復培養時間の検討
簡単に言うと・・・
①
は採卵してのそのまま移植する周期(新鮮胚群)と一旦凍結保存しておいた胚を解凍してホルモン補充をして移植した周期(HR群)とでHR群のほうが児の出生時の平均体重が100グラムくらい重かった、媒精方法や移植の胚のステージと男女比には関係性が見られなかったという発表。
②
はいろいろな培養液がある中でヒアルロン酸が入っているものと入っていないものでは初期胚や胚盤胞のグレードに差が見られなかったいう発表。
③
は一旦凍結保存しておいた胚盤胞を解凍してから移植するまでの時間と妊娠率には関係性が見られなかったという発表。
他にもたくさん研究発表を見聞きしてきました。これらをさらに勉強して、今後より良い治療が出来るように努力していきたいと思います。
とわ子「中華街・・・美味しいものいっぱいだった・・・肉まん・・・小籠包・・・」
たま子「とわ子さん、食べ過ぎたんじゃないですか・・・顔が肉まんみたいに・・・」

今回は私たちの大事な目となる顕微鏡を簡単にご紹介します。
採卵や移植の時にモニターに映っている卵子や胚の大きさはご存知でしょうか?実はとっても小さくて、熟練した培養士だと肉眼で見えることもありますが、拡大しないと良く見えません。そこで登場するのが顕微鏡です。胚をよく観察する時には主に2種類の顕微鏡を使います。
1つ目は実体顕微鏡です。(左の写真)これはレンズをのぞいた時に、上下左右が目で見た通りに観察でき、さらに胚を立体的に見ることができます。なので、普段の胚の観察や凍結解凍といった作業を行う時に使っています。
もう1つは倒立顕微鏡です(真ん中の写真)。理科の授業などでよく見かける顕微鏡では対物レンズが上から下に向かってついていますが、この倒立顕微鏡は下から上に向かってついています(右の写真)。なのでステージの上が広くなり顕微授精を行うことができます。更にこの顕微鏡にレーザーシステムを導入することで、レーザーによるアシステッドハッチングができるようになります。
先日、倒立顕微鏡が新しいものに変わりました ^ ^

今回は、精子のことを少し触れたいと思います。
体外授精では、女性から卵子を採取し、男性から精子を提供してもらって受精卵を得るのですが、精液の状態は、必ずしも不変ではありません。
体調や、ストレス、プレッシャー、環境等などの外的要因の影響で、精子の数、運動性能、運動率など場合によっては倍以上の変動が見られる事もあります。
受精やさらには妊娠の為には、精子の状態も良好の方が望ましい為、培養士から御主人には、時に再採精をお願いすることがあります。
通常なら、2回目は、精液量、数共に少なくなるのですが、先の外的要因等の場合2回目に良好な状態になることもあります。状態に応じて良好な方を使用させてもらいます。
妊娠には、ご夫婦の協力が必要です。再採精をお願いすることがありましたら、よろしくお願いします。
今回は着床率を向上させるために開発された方法の一つであるアシステッドハッチング通称AHA(アハ)について少しだ〜けお話ししたいと思います。
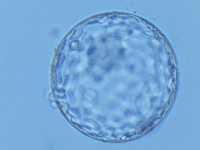
まず、胚の最終ステージである胚盤胞は収縮と拡張を繰り返して大きくなり、ひよこが殻から出て来る様に、胚は透明帯(卵の殻)を押し破って孵化(脱出)し、子宮の内膜に着床すると妊娠成立となります。
透明帯は体外での長期培養や凍結融解操作、または加齢によっても固くなると言われています。そのため人為的に透明帯の一部を切開したり薄くしたり、または全部取り除いたりして孵化をし易くさせる方法があります。これをアシステッドハッチング(AHA)と言います。
AHAには
- マイクロピペットを用いて透明帯を切開する
- 酸性タイロードで透明帯を溶かして除去する
- レーザーを用いて透明帯を切開又は薄くする等の方法があります。
近々、高いレーザーパワーでAHAが行える新しい機械が当院に搬入されます。
詳細は後日報告させてもらう予定です。
トワ子『レーザーってしみも取れるっていうけど、私のシミもその機械を使ったらきれいに取れるかしら?』
たま子『この機械じゃダメですよ。穴が開くかもですよ〜。それなら金沢たまごクリニックに行けば美容用のレーザーがあるんですって。それならシミもきれいさっぱり取れるらしいですよ。』
トワ子『そうなの!?さっそく行ってくるわ!!』
タッタッタッタ...=3=3=3=3=3=3=3=3
たま子『せんぱ~い!まだお仕事終わってませんよ~~!!』
今回は、精子のお話です。
卵子は、一回の排卵で通常一個の卵しか出ませんが、精子は、一回の射精で数億匹が出されます。精子が、睾丸の中で大元の細胞(精祖細胞)から精子となるまでには、約74日間かかります。これら精子は精巣上体というところに約2週間蓄えられ、射精のときに一気に放出されます。精子の長さは約50μmで、ほとんどが核で出来ている頭に、長い尻尾が付いています。頭の先には、先体と呼ばれる部分があり、ここにはいろいろな酵素が入っていて、この酵素は、卵の卵丘細胞や、透明帯を通過するのに必要なものです。
体外受精では、一つの卵子に約10万匹の精子をかけてあげるのですが、かけてからしばらくした後、卵を見てみると、周りの卵丘細胞が精子の酵素で溶かされて、もろもろになっているのがわかります。
たま子『・・先輩、夫も子供もある身で、それはまずいですよ。』
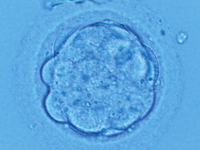
受精卵という、新しい核を持ったひとつの細胞が、2細胞→4細胞→・・・と、分裂を始め、細胞を増やしていきます。
これは、途中までは受精卵と体積が変わらないため、割球ひとつ、ひとつが小さくなっていきます。
やがて、何分割かの後、割球は融合し始め、その境目がなくなって来てひとつの塊の様になります。
桑の実のように見えるため、桑実胚と言われています。
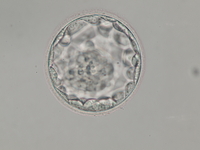
やがて、この桑実胚は大きく膨らんで行き、胚盤胞というかたちになって行くのですが、そのお話はまた後日。
トワ子『今年は、私の年ね。』
たまこ『何の事ですか?先輩。』
トワ子『この前、芥川賞の発表があったでしょう?その中のひとりで、朝吹真理子さんという方が受賞したんだけど、その「きことわ」ていう作品の中に、永遠子ていう主人公がでてくるの。絶対私の名前から取ったんだわ。』
たまこ『・・・。』
新年明けましておめでとうございます。
培養室のトワ子です。
今年も、培養のことやいろいろな事を、なるべく分かり易く、なるべくおもしろく、紹介させていただきますね。
今年もどうぞよろしくお願いします。
初潮を迎えてから30〜40年、毎月排卵し月経を迎えます。
女性は一生のうちに400個の卵を排卵すると言われています。
でも実は女性がお腹に抱えている卵は、出生時なんと200万個。
そのうちの400個というと全体のたったの0.02%しか排卵されないということです。
卵子にX染色体を持つ精子が進入し受精すると、♀の子の受精卵となります。
♀の子の受精卵は、受精後24日目ごろから卵子のもととなる細胞を作り始めます。
そこから爆発的に数を増やし、5ヶ月(胎齢)の時に人生最大の卵子数700万個となります。
たま子『700万個ですか!?じゃあわたしたち1人1人って700万分の1の確率で生まれてこれたんですね!!』
トワ子『フッフッ、甘いわね。人は卵子と精子の合体で出来てるんだからそこに精子の数も確率に関わってくるし、数億分の1×700万分の1の確率よ。わたしたち選ばれた人間なのよ。』
たま子『先輩、暗にご自分のことを言ってるんですか?』
トワ子『もちろん♪』
去る11月11,12日に、徳島で第55回日本生殖医学会があり、私達培養室からは、「採卵時未成熟卵子の成熟培養時間と胚発生の検討について」と、「発育遅延day2胚の有効利用についての検討」の2演題を発表しました。
石川から車で相乗りして行ったのですが、6時間ほどかかりました。旅立った日は凄い風雨でしたが、徳島ではずっとお天気も良く、温暖な気候が羨ましく思いました。

たま子『徳島って、なんでもスダチをかけるんですね。みそ汁や、お刺身にまでかかってますよ。』
トワ子『ちょっと驚いたけど、食べてみたら美味しいよ。』
たま子『スダチって、レモンよりもビタミンCが豊富で、美容にも老化予防にも良さそうですよ。・・・・・先輩、いきなり果肉まで食べるのやめて下さい。』
先日、2010年のノーベル医学賞に、イギリス人のRobert・G・Edwards氏が選ばれました。
世界初の試験管ベビーを誕生させた科学者です。
1978年7月25日に全世界の注目を集めて誕生したルイーズ・ブラウン嬢も、はや30才を越え、結婚後出産もしており、体外受精児が健康な子供を産めることも実証しています。
たま子『先輩、歳がばれますよ。私はまだ生まれていませんでしたから。』
トワ子『・・・。とにかく、この30数年の間に、全世界で400万人近くもの子供が、IVF(体外受精)でこの世に生を受けているのだから、倫理面での議論を除けば、体外受精は安全、安心な技術であることを証明してるわね。』